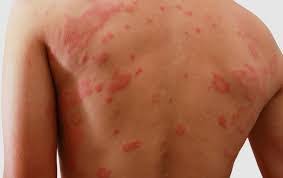
أعراض الذئبة الحمراء المبكرة قد تكون غامضة ومتشابهة مع أمراض أخرى، مما يجعل تشخيصها في المراحل الأولى أمرًا صعبًا. الذئبة الحمراء (Systemic Lupus Erythematosus – SLE) هي مرض مناعي ذاتي مزمن، يهاجم فيه الجهاز المناعي أنسجة الجسم السليمة، مما يؤدي إلى التهابات ومشكلات في الجلد، والمفاصل، والكلى، والرئتين، والدم، وحتى الجهاز العصبي. فهم الأعراض المبكرة يساعد على الكشف المبكر والتدخل العلاجي في الوقت المناسب، وهو ما يحدّ من المضاعفات المحتملة ويحسن من جودة حياة المصاب.
أسباب الذئبة الحمراء: لماذا يحدث هذا المرض المناعي؟
الذئبة الحمراء تُعد من أمراض المناعة الذاتية، أي أن الجهاز المناعي يهاجم خلايا وأنسجة الجسم عن طريق الخطأ، دون سبب واضح تمامًا. ولكن هناك عدة عوامل يُعتقد أنها تُسهم في ظهور المرض:
1. الاستعداد الوراثي
- وجود تاريخ عائلي للإصابة بأمراض مناعية مثل الذئبة أو التهاب المفاصل الروماتويدي يزيد من احتمالية الإصابة.
- لكن الذئبة ليست مرضًا وراثيًا بشكل مباشر، بل تنتقل القابلية للإصابة به.
2. الاختلالات الهرمونية
- النساء، خاصة في سن الإنجاب، أكثر عرضة للإصابة.
- يُعتقد أن هرمون الإستروجين قد يلعب دورًا في تحفيز الاستجابة المناعية الزائدة.
3. العوامل البيئية
- التعرض للشمس (الأشعة فوق البنفسجية) قد يحفز ظهور الأعراض الجلدية أو نوبة من المرض.
- العدوى الفيروسية مثل فيروس إبشتاين-بار (EBV) قد يكون له دور في بدء المرض لدى بعض الأشخاص.
- التوتر النفسي الشديد أو التعرض لصدمات يمكن أن يكون محفزًا.
4. تناول بعض الأدوية
- بعض الأدوية قد تؤدي إلى ما يُعرف بـ”الذئبة الناتجة عن الأدوية” (Drug-induced Lupus)، وتختفي الأعراض غالبًا عند إيقاف الدواء.
- أشهر الأدوية المرتبطة بذلك تشمل:
- الهيدرالازين (Hydralazine)
- البروسكاناميد (Procainamide)
- بعض مضادات التشنج والمضادات الحيوية
5. خلل في تنظيم الجهاز المناعي
- هناك اضطرابات في طريقة عمل خلايا الجهاز المناعي، مما يؤدي إلى إنتاج أجسام مضادة ذاتية تهاجم الأنسجة السليمة.
أعراض الذئبة الحمراء المبكرة
الذئبة تُعد من الأمراض التي تظهر بشكل واضح على الجلد في بعض الحالات، خصوصًا في المراحل المبكرة، مثل:
- الطفح الفراشي (Butterfly Rash): وهو طفح على شكل فراشة يظهر عبر الوجنتين وجسر الأنف.
- حساسية مفرطة من الشمس (Photosensitivity): قد تسبب احمرارًا وحكة بعد التعرض القصير لأشعة الشمس.
- بقع جلدية حمراء أو متقشرة في أماكن متفرقة من الجسم.
متى تبدأ أعراض الذئبة الحمراء المبكرة في الظهور؟
- عادةً ما تظهر الأعراض ما بين سن 15 إلى 45 عامًا.
- قد تبدأ بشكل مفاجئ أو تدريجي على مدى أسابيع أو شهور.
- في بعض الأحيان، تُحفَّز بداية الأعراض بعد عدوى فيروسية أو فترة من التوتر أو الضغط النفسي أو حتى بعد التعرض الطويل للشمس.
ما هي أعراض الذئبة الحمراء المبكرة؟
العلامات المبكرة للذئبة غالبًا ما تكون غير محددة، ما يجعل التشخيص في البداية أمرًا صعبًا. ومن أبرزها:
- تعب مزمن غير مبرر حتى بعد الراحة.
- ارتفاع طفيف في درجة الحرارة دون سبب واضح.
- ألم أو تيبّس في المفاصل خاصةً في الصباح.
- طفح جلدي يظهر على الوجه أو الجسم.
- تساقط الشعر بشكل ملحوظ.
- فقدان الوزن غير المبرر.
هذه الأعراض قد تظهر بشكل متقطع، وتُخطَأ أحيانًا في تشخيصها على أنها أعراض لأمراض أقل خطورة مثل الأنيميا أو الفيروسات الموسمية.
هل تختلف الأعراض عند النساء؟
نعم، تختلف حدة وتنوع الأعراض بين النساء والرجال:
- النساء أكثر عرضة للإصابة بالذئبة بنسبة تصل إلى 90%.
- عند النساء، تظهر الأعراض الجلدية والهرمونية بشكل أكثر وضوحًا.
في بعض الحالات، قد تُشخّص الذئبة خلال الحمل أو بعد الولادة مباشرة بسبب تغيرات الجهاز المناعي.
أهمية التشخيص المبكر
- التشخيص المبكر يساعد في تقليل تلف الأعضاء وتقليل عدد نوبات نشاط المرض flare-ups.
- يتم التشخيص عادةً من خلال تحاليل الدم (مثل ANA)، الفحص الإكلينيكي، والتاريخ المرضي.
- الكشف المبكر يساعد على بدء العلاج المناعي أو المثبطات بجرعات مناسبة، مما يُحسّن من جودة الحياة ويقلل من المضاعفات.
طرق تشخيص الذئبة الحمراء
تشخيص أعراض الذئبة الحمراء المبكرة يتطلب دمج الأعراض السريرية مع التحاليل المعملية، لأنه لا يوجد اختبار واحد مؤكد 100%. أهم طرق التشخيص تشمل:
- الفحص الإكلينيكي الدقيق:
- الطبيب يبحث عن الطفح الجلدي، التهابات المفاصل، قرح الفم، أعراض بالجهاز التنفسي أو الكلوي.
- تحليل الأجسام المضادة ANA (Antinuclear Antibodies):
- يعد التحليل الأكثر شيوعًا للكشف عن الذئبة، لكنه ليس خاصًا بها فقط.
- تحاليل إضافية تشمل:
- Anti-dsDNA وAnti-Smith antibodies: أكثر تخصصًا للذئبة.
- فحص وظائف الكلى والكبد.
- تحليل البول للكشف عن البروتين أو خلايا الدم الحمراء.
- سرعة الترسيب (ESR) وCRP: للكشف عن وجود التهاب.
- اختبارات الجلد أو الكلى (في بعض الحالات):
- مثل الخزعة إذا وُجدت علامات تأثر بالكلى أو ظهور طفح جلدي مستمر.
علاج مرض الذئبة الحمراء
لا يوجد علاج نهائي للذئبة، لكن العلاجات المتاحة تساهم في تقليل أعراض الذئبة الحمراء المبكرة ومنع تفاقم المرض:
- الأدوية المضادة للالتهاب غير الستيرويدية (NSAIDs):
- لتخفيف آلام المفاصل والعضلات.
- مضادات الملاريا (مثل هيدروكسي كلوروكوين):
- فعالة جدًا في السيطرة على الأعراض الجلدية والتعب المزمن، وتقلل من نوبات الانتكاس.
- الكورتيكوستيرويدات (مثل بريدنيزولون):
- تُستخدم في الحالات النشطة بشدة، وتُخفض تدريجيًا لتقليل الأعراض الجانبية.
- مثبطات المناعة (مثل أزاثيوبرين، ميثوتركسيت):
- تُستخدم إذا كان المرض يؤثر على الكلى أو القلب أو الجهاز العصبي.
- العلاجات البيولوجية (مثل بليموماب – Belimumab):
- خيار حديث للتحكم في المرض في الحالات التي لا تستجيب للعلاج التقليدي.
- الرعاية المتكاملة:
- يشمل المتابعة مع طبيب الروماتيزم، طبيب جلدية، أخصائي كلى أو قلب حسب الحالة.
- الدعم النفسي والتغذية السليمة، والابتعاد عن الشمس والتوتر من الأمور الضروري
الخلاصة: هل يمكن التعايش مع الذئبة الحمراء؟
رغم أن الذئبة الحمراء مرض مزمن ومعقّد، إلا أن التقدم في طرق التشخيص والعلاج ساهم بشكل كبير في تحسين جودة الحياة للمصابين به.
الفهم المبكر للأعراض مثل التعب المزمن، آلام المفاصل، والطفح الجلدي، واللجوء إلى الطبيب في الوقت المناسب، يمكن أن يُحدث فرقًا كبيرًا في السيطرة على المرض ومنع مضاعفاته.
بعض الأشخاص قد يعانون من فترات نشاط وخمول للمرض، لكن باتباع خطة علاجية منتظمة، ومراقبة الأعراض، وتعديل نمط الحياة، يمكنهم العيش بشكل طبيعي وممارسة أنشطتهم اليومية بأمان.
إذا كنت بحاجة إلى استشارة طبية أو حجز موعد مع أطباء مختصين في معرفة أعراض الذئبة الحمراء المبكرة يمكنك زيارة ميديكا كلينيك، الموقع الذي يتيح لك حجز مواعيد مع دكاترة متخصصين. ميديكا كلينيك هو خيارك الأمثل للحصول على رعاية طبية متميزة.
المصادر: